دنیای پزشکی بسیاری از پیشرفتها در استانداردهایش را مدیون عجیبترین اشتباهات رخ داده در طول تاریخ است. خطاهای پزشکی میتوانند بیماران را در خطر قرار دهند و کادر درمان را به دردسرهای قانونی بیاندازد. بررسی این خطاها و یادگیری نحوه پیشگیری، مانیتورینگ و پاسخ به آنها، استانداردهای مراقبتی را تغییر داده است. با تلاش برای کاهش این خطاها، پزشکان میتوانند از بیماران و خودشان در برابر مشکلات محافظت کنند. در این بخش به بررسی ۱۰ مورد از اشتباهات کادر درمان که باعث تحولات اساسی در شیوه طبابت شدهاند میپردازیم.
آنچه در این مقاله میخوانید
مراقبت پس از ضربه
در سال ۱۹۷۶، دکتر جیم استاینر، جراح ارتوپدی، باهواپیمای کوچک خود در یک مزرعه ذرت در نبراسکا سقوط کرد و جراحات جدی برداشت. همسر او کشته و ۳ فرزند از ۴ فرزندش به شدت زخمی شدند.
در بیمارستان محلی، مراقبتهای انجام شده از او و فرزندانش، حتی طبق استانداردهای رایج آن زمان، ناکافی بود. دکتر استاینر گفت: «وقتی من میتوانم باوجود منابع محدودتر مراقبتهای بهتری را در این زمینه نسبت به آن چه من و فرزندانم در مراکز مراقبتهای اولیه دریافت کردیم ارائه دهم، مشکلی در سیستم وجود دارد و این سیستم باید تغییر کند.»
فاجعه خانواده وی و اشتباهات پزشکی که متعاقب آن ایجاد شد، (Advanced Trauma Life Support (ATLS را به وجود آورد و استاندارد مراقبت را در اولین ساعت پس از تروما تغییر داد. دکتر استاینر به تولید دوره اولیه ATLS کمک کرد. در سال ۱۹۸۰ ،کمیته جراحان ترومای کالج آمریکا ATLS را تصویب کرد و شروع به گسترش دوره در سراسر جهان نمود.
مراقبت پس از بیهوشی
جودی ۳۹ سالش بود که برای هیسترکتومی به بیمارستان مراجعه کرد. بعد از فوت او هنگام جراحی، اتوپسی نشان داد که متخصص بیهوشی، لوله تراشه او را به جای نای، در مری قرار داده بوده است. امروزه متخصصین بیهوشی، میزان کربن دی اکسید باز دمی بیمار را به وسیله یک دستگاه مانیتورینگ اندازهگیری میکنند. علاوه بر این موارد زیادی از مرگ مغزی به دلیل نرسیدن اکسیژن کافی در هنگام بیهوشی در این مدت گزارش شد.
انجمن متخصصین بیهوشی آمریکا برای جلوگیری از این وقایع، برنامهای برای استانداردسازی مراقبت از بیهوشی و نظارت بر بیمار تنظیم کرد و در سال ۱۹۸۵ بنیاد ایمنی بیمار در بیهوشی را ایجاد کرد. روشهای استاندارد اکنون شامل استفاده از پالساکسیمتری و نظارت بر دی اکسید کربن جریان هوای انتهای بازدمی برای بیماران بیهوش است. اجبار استفاده از دستگاه های نظارت الکترونیکی برای بیماران تحت بیهوشی باعث شد که مرگهای مربوط به بیهوشی در کمتر از ۲ سال از حدود ۱ در ۱۰۰۰۰ به ۱ در ۲۰۰،۰۰۰ کاهش یابد.
اشتباه محل جراحی
بیل هنگام رانندگی دچار تشنج و در اثر برخورد به درخت دو پایش خرد شد. در عکسبرداری مشخص شد که پای راست او قابل درمان است اما برای پای چپ او نمیتوان کاری کرد. متاسفانه، تکنسین رادیوگرافی با نامگذاری اشتباه چپ و راست فیلمها باعث شد جراح ارتوپدی ابتدا پای راست بیل را قطع کند.
پس از این وقایع، جلوگیری از جراحی در محل اشتباه یکی از اهداف اصلی ایمنی کمیسیون مشترک اعتبار بخشی به سازمان های بهداشتی (JCAHO) شد. ایجاد پروتکلها برای بیمارستانها و مراکز جراحی سرپایی آغاز شد و JCAHO اقدامات استاندارد قبل از عمل جراحی را برای تایید انجام جراحی صحیح بر روی بیمار صحیح و در محل صحیح، الزامی کرد.
این دستورالعملها شامل علامت گذاری در محل جراحی، درگیر کردن بیمار در روند علامت گذاری و بررسی مجدد تمامی اطلاعات توسط اعضای تیم جراحی در اتاق عمل هست. یکی از مطالعات نشان داد، با وجود این تلاشها، هنوز هم جراحی در محل اشتباه به طور چشمگیری انجام میشود. بزرگترین تله، اطلاعات ناکافی در مورد بیمار است اما راه حل موجود است. باید یک روش کاملا استاندارد برای جمع آوری اطلاعات داشته باشیم.
شمارش اسفنج
تام ۱۲ ساله بود که آپاندیس او ترکید و او را به بیمارستان اطفال محلی منتقل کردند. سه روز بعد از عمل جراحی آپاندیس، او تب شدید دیگری پیدا کرد. یک هفته بعد، جراح برای بار دوم، عمل جراحی انجام داد و دریافت که یک اسفنج جراحی در داخل بدن او جا مانده است.
شمارش اسفنج و ابزار بعد از عمل برای دههها به طور رایج انجام میشده است اما هیچ استاندارد واحدی وجود نداشت. البته سازمانهای پرستاری و جراحی بهترین روشها را برای شمارش اسفنج، سوزن و ابزار ایجاد کرده اند. انجمن پرستاران اتاق عمل اذعان دارد، ممکن است حتی در طول یک عمل جراحی واحد، روشهای مختلف شمارش اسفنج استفاده شود.
نبود یک روش استاندارد برای شمارش، احتمال خطا را افزایش میدهد. مطالعهای که در سال ۲۰۰۸ در Annals of Surgery منتشر شد نشان داد که اشتباهات در تعداد ابزار و اسفنج در 12.5% جراحیها رخ میدهد.
ویال پتاسیم کلراید
حال Linda در ترم اول زیاد خوب نبود. استفراغ و حالت تهوع باعث کم آبی شدید و پایین آمدن سطح پتاسیم او شده بود. پرستار اورژانس یک خطای محاسباتی انجام داد و پتاسیم را بیش از حد نیاز اوتزریق داخل وریدی کرد. بعد از یک ساعت، Linda مرده بود.
در دهه های ۸۰ و ۹۰ میلادی، گروههای امنیت بیماران، توجهها را به سمت حذف کردن ویالهای پتایسم کلراید غلیظ از محیطهای مراقبت از بیمار جلب کردند. در حال حاضر تقریبا تمام بیمارستانهای آمریکا این دارو را از انبار واحدهای مراقبت از بیمار حذف کردهاند.
امروزه پتاسیم توسط تولیدکنندهها به محلولهای داخل وریدی اضافه و نشان گذاری میشوند. علت وقوع این گونه خطاهای وحشتناک عبارت اند از:
- کمبود دانش درباره خطرات تزریق سریع داخل وریدی پتاسیم غلیظ
- خطاهای ذهنی یاخطای انتخاب هنگام برداشتن یک ویال از دارو
استراتژیهای بیشتر برای امنیت بیشتر عبارت اند از:
- استفاده از محلول های از پیش تهیه شده
- جداکردن پتاسیم از داروهای دیگر و استفاده از برچسبهای خطر
- ممنوعیت توزیع ویالها به افراد
- چک کردن دوباره با یک دکتر داروساز
حساسیت دارویی
زمانی که بتی ۶ ساله بود، برایش پنیسیلین تجویز شد. ناگهان رنگش کبود و باعجله به بیمارستان رسانده شد. زمانی که او در ۱۵ سالگی به گلودرد استرپتوکوکی مبتلا شد، دوباره برایش پنیسیلین تجویز شد و این بار از دنیا رفت. هیچکس از او درباره حساسیتهای داروییاش سوالی نپرسیده بود!
شرح حالهای پزشکی همیشه یک فضایی برای حساسیتها و آلرژی داشتهاند. با این وجود در سال ۲۰۰۸ کمیته مشورتی امنیت بیمار پنسیلوانیا به ۳۸۰۰ مورد که داروهایی را دریافت کردند که به آنها حساسیت اثبات شده و ثبت شده داشتند، اشاره کرد.
دلایل مختلفی برای شکست در مخابره اطلاعات مربوط به حساسیتها وجود دارد. گاهی اطلاعات حساسیت بیمار روی کاغذ ثبت شده اما وارد کامپیوترها و سیستمهای نسخهنویسی سازمانها نشده است. همچنین برخی حساسیتها در حین مراحل درمان بروز میکنند اما در اطلاعات پزشکی ثبت نمیشوند یا به اطلاع فرد مناسبی رسانده نمیشوند.
استراتژیها برای حل کردن این مشکل عبارت اند از: استفاده از فضاهای توجهانگیز برای پرسنل جهت مشخص سازی حساسیتهای بیمار، پایان دادن به نگارش حساسیت روی باز و بند (زیرا آگاهی توجه کافی نمیشود) و نگارش احتمالات واکنشهای حساسیت دارویی در سیستمهای نسخهنویسی اجباری.
زخم بستر
فرانک ۷۲ ساله در یک تصادف رانندگی پای راستش شکست و مجبور بود چند هفته در یک مرکز بازتوانی بماند تا بهبود یابد. پرستار او نمیدانست که فرانک باید به صورت منظم حرکاتی داشته باشد و به همین دلیل فرانک به زخم بستر عمیق مبتلا شد. وقتی این زخمها عفونی شدند، پای فرانک بالاجبار قطع شد.
طبق آمار the Agency for Healthcare Research and Quality، هر ساله بیش از ۲۵ میلیون نفر به زخم بستر مبتلا میشوند. این زخمها میتوانند کشنده باشند. مراکز بیمه مانند Medicare Services. Medicare اعلام کردهاند که دیگر برای مراقبت از زخم بستری که حین بستری در بیمارستان کسب شده، باز پرداختی انجام نخواهد شد.
راه حل اولیه برای پیشگیری از زخم بستر، چرخاندن بیمار به صورت منظم و حداقل هر دو ساعت یک بار است. این امر که تکان دادن بیمار و کم کردن فشار روی زخمها باعث جلوگیری از وقوع زخمهای بیشتر میشود از قرن نوزدهم اثبات شده است.
خانههای سالمندان و بیمارستانها برنامههایی برای پیشگیری از وقوع زخم بستر دارند. این برنامهها عبارت اند از: کاهش فشار در دورههای زمانی از پیش تعیین شده، خشک کردن ملحفهها به وسیله کانتر یا استفاده از لباسهای غیر قابل نفوذ به آب، امروزه تغییر فشار به صورت منظم با استفاده تشکهایی که فشار را تقسیم میکنند از روش های شایع پیشگیری است.
نظارت الکترونیک جنین
سالی واد چشم انتظار تولد اولین فرزندشان بودند. زایمان سالی طولانی شد، بنابراین متخصص زنان و زایمان برای افزایش سرعت کار، اکسیتوسین اضافه کرد. متاسفانه، تجویز اکسیتوسین منجر به یک دیسترس جنینی ناشناخته شد و دختر تازه متولد شده آنها دچار آسیب مغزی شدید و فلج مغزی شد.
مانیتور جنین و آزمایش انقباضات رحمی و ضربان قلب جنین (FHR) اکنون استاندارد مراقبت است و زمان پاسخگویی آن از لحظه تشخیص دیسترس جنینی تا زایمان، ۳۰ دقیقه به طول میانجامد. هدف از نظارت بر FHR، پیگیری وضعیت جنین در حین زایمان است تا در صورت وجود شواهدی از دیسترس جنینی (FHR بالاتریا کمتر از حد طبیعی ۱۱۰-۱۶۰ ضربه در دقیقه، FHRی که در پاسخ به انقباضات رحمی تغییر نمیکند) پزشکان مداخله کنند.
نظارت الکترونیکی بر جنین (EFM) که نظارت FHR نیز نامیده میشود، اولین بار در دهه ۱۹۶۰ توسعه یافت. از سال ۱۹۸۰، استفاده از EFM به طرز چشمگیری از ۴۵ درصد زنان باردار تا ۸۵ درصد در سال ۲۰۰۲ رشد کرده است.
حرکات پرستاران
خانم Lillian وقتی میخواست عمل جراحی خارج کردن کیسه صفرا را انجام دهد، ۶۸ ساله و وزنش ۱۱۵ کیلوگرم بود. روز دوم بعد از عمل او نیاز داشت تا به دستشویی برود. پرستار او، Millie، به اندازه کافی برای کمک کردن به او قوی نبود و آنها هر دو افتادند و دست راست Millie و پای چپ Lillian شکست.
دانشکدههای پرستاری سالها به دانشجویان یاد دادهاند که با استفاده از حرکتهای بدنی مناسب مثل بلند کردن بیمار به وسیله پایا استفاده از موقعیت و پوزیشن درست، بیماران را به صورت دستی جابجا کنند. با این حال طبق مقاله posture از (American Nurses Association (ANA تمرین حرکات بدنی مناسب برای محافظت از پرستار در برابر وزنهای سنگین، پوزیشنها و موقعیتهای غیرعادی و تکرارهای متوالی برای بلند کردن دستی بیمار کافی نیست.
هندل کردن امن بیمار مستلزم استفاده از دستگاههایی مانند full-body slings، stand-assist lifts و lateral transfer devices friction-reducing است. بر اساس ادعای ANA، هیچگونه قانون کشوری برای حمل بیماران به صورت امن وجود ندارد.
مراقبت برای سرطان سینه
زمانی که کریستی ۴۲ ساله بود، پزشک متوجه یک توده بزرگ در سینه چپ او شد. اگر چکاپهای سالیانه به صورت کامل و دقیق انجام شده بودند، این توده باید در ۲ معاینه قبلی کشف میشد؛ اما در زمان کشف آن، سرطان آن قدری پیشرفت کرده بود که غیرقابل درمان در نظر گرفته شود.
امروزه استانداردهای مراقبت از سرطان سینه عبارت اند از: معاینه توسط پزشک، یاد دادن تکنیکهای خود معاینهگری به زنان و توصیه برای انجام ماموگرافی.
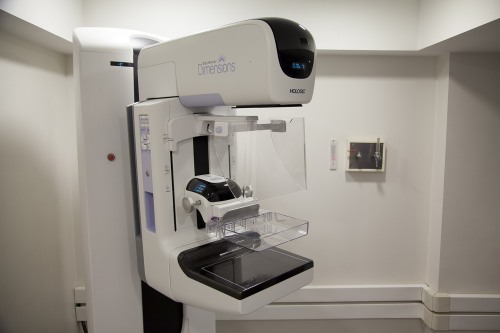
ماموگرافی در دهه ۵۰ میلادی توسعه یافت و در دهه ۶۰ میلادی تبدیل به یک ابزار تشخیصی رایج شد. ماموگرافی یک روش کلیدی برای کشف سرطان سینه در مراحل اولیه و در زمانی که درمان راحتتر است میباشد. استانداردهای زمانی برای انجام ماموگرافی با توجه به سازمان و شرح حال بیمار متفاوت است.
در حال حاضر US Preventive Services TaskForce توصیه میکند که زنان کم ریسک بالاتر از ۵۰ سال هر دوسال یک بار ماموگرافی بشوند. همچنین ACOG تمام زنان ۴۰ سال به بالا را به ماموگرافی توصیه میکند.